※この記事は眼科専攻医が個人的見解です。日々勉学と診療に励む中で患者さんから聞かれるポイントを元に、診察で話している内容を簡単にまとめているものです。ある程度の医学的情報に基づいてはいますが、100%正しいとは限りません。
緑内障って?
一言でいえば、網膜の病気です。
よく間違われるのが「急に眼圧が上昇する、発作(急性緑内障発作と昔は呼ばれていた)を起こしやすい眼」、つまり「狭隅角」という「眼の構造」をしている方が「自分は緑内障だ」と勘違いしているケースがありますが、「狭隅角」と「緑内障」は別なので、気になる方はこちら→(後日記事を追加する予定です)を参照してください。
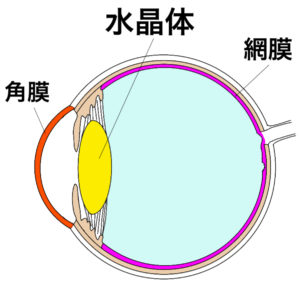
3つの部位
緑内障は、眼の構造で言えば、上の図のピンクの部分の病気です。
本当に簡単に診断に関して触れると、「視野障害がある場合」に緑内障、と診断します。たとえ眼圧が「正常」でも視野障害が進行する場合もあります。
また、最近では眼底に視神経線維層欠損(NFLD)という所見があって、視野の欠損がない場合をPPG(Preperimetric Glaucoma:前視野緑内障)と診断することもありますが、これに関しての治療にはまだ確立された治療法はありません。
PPGは視野障害がまだ出ていなくても、眼底の網膜に視野欠損がこれから出そうな所見が認められる、という状態です。
すぐに点眼での治療を開始する場合もありますが、点眼での副作用や患者さんのQOLの低下なども考慮に入れる必要があるので、なかなか判断が難しいところです。
症状は?
症状は、「視野の欠損が進行する」です。
つまり、「だんだん見える範囲が狭くなる」ということです。
しかし、「急激に見えなくなる」という場合はほとんどありません。
ほとんどが、「何十年という単位」で見えずらくなるものです。
しかし、眼圧下げるという治療法をせずに放っておくと、60代、70代でほとんど見えない、という方が稀にいらっしゃいます。
治療に関しては、後で解説しますが、治療の目標は「死ぬまでにはなんとか視野を残しておく」ということが主な目標になります。
どんな人がなりやすいの?
あまり分かっていませんが、「遺伝がある」のは確実です。
なので、家族に緑内障の方がいらっしゃる方は、一度精密検査を受けられることをお勧めします。
治療法は?
唯一の治療法は、「眼圧を下げること」です。「眼圧を下げること」しか方法が見つかっていないということです。
しかも、治るわけではなく、「進行が遅くなる」だけです。
では、眼圧を下げる方法はどんな方法があるのでしょうか?
まずは、点眼薬です。種類はMax5種類(混合薬を使えば点眼自体の種類は3種類)まであります。
(最終段階の点眼は、僕の場合 ミケルナ、アイラミド、グラナテックです)
Maxの点眼、通常Full mediと呼ばれる状態でも、眼圧が下がらない場合は、「手術」に踏み切ります。
ただ、手術後は「かなりのリスクと管理を伴う」ので、あまり手術はしたくありません。
手術で作った傷口から細菌やウイルスが入り、眼内炎(濾過胞炎)を起こす確率が高くなるからです。
眼内炎を起こした場合は、失明です。
なので、なるべくなら手術はしたくありませんが、どうしても眼圧が下がらない場合の最終手段として手術をします。
他に、CPCやLTP/SLTといった他の方法もないことはないですが・・・ここでは難しいので割愛します。
治療における注意点は?
患者さんの訴えで多いものは、圧倒的に「充血する」です。
点眼の作用機序を考えると仕方がないことなのかもしれませんが、充血します。
そして、長期的に使用すると、DUESやPAPと呼ばれる点眼での眼窩の落ちくぼみや、皮膚の色素沈着、睫毛が長くなるなどと言った「顔貌の変化」が出てきてしまいます。
今のところ、これらが起きないようにする注意点としては、
・お風呂の前に点眼して、皮膚についた点眼液はお風呂で流す
・就寝前に点眼する(充血のピークは6時間頃なので)
くらいでしょうか。なかなか難しいのですが、これくらいしか方法がありません。
緑内障まとめ
1.症状は視野が狭くなる、何十年という単位で緩徐に進行する
2.治療法は眼圧を下げるだけしかない 点眼→手術
3.遺伝的な要素もあるので家族歴がある場合は要精査
4.点眼の副作用は顔貌の変化、充血だが、予防法はお風呂の前に点眼、就寝前に点眼くらいしかない
以上です!